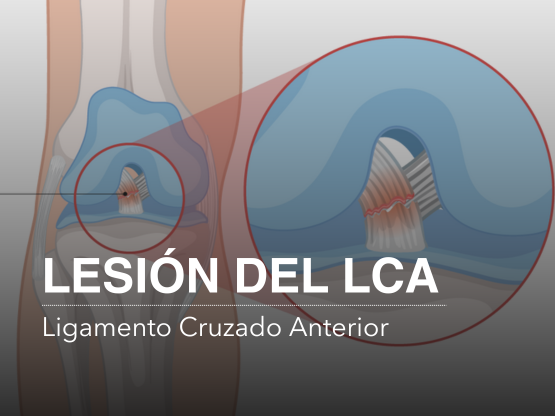
En la rodilla se encuentran cuatro ligamentos principales: el colateral interno, el colateral externo y los dos cruzados, que son el ligamento cruzado anterior (LCA) y el ligamento cruzado posterior. La lesión del ligamento cruzado anterior ocurre cuando este se rompe parcial o totalmente, situación que suele originarse generalmente por la práctica deportiva o por accidentes de tránsito.
Cuando el LCA se rompe, pierde su función principal: brindar estabilidad a la rodilla e impedir que la tibia se desplace hacia adelante. Esta pérdida de estabilidad permite movimientos inadecuados dentro de la articulación, lo que con el tiempo puede generar lesiones secundarias como daños en los meniscos, desgaste del cartílago y, en consecuencia, un deterioro progresivo de la articulación.
¿Cuáles son los movimientos o situaciones más comunes que causan la lesión de ligamento cruzado anterior?
Las lesiones del ligamento cruzado anterior pueden ocurrir por traumas de contacto o traumas de no contacto.
Los traumas de contacto se presentan cuando existe un golpe directo sobre la rodilla, por ejemplo, en un accidente de tránsito o durante un choque físico en un deporte.
Los traumas de no contacto, por el contrario, ocurren sin que haya un golpe directo. Son los más frecuentes y representan cerca del 70% de las lesiones de LCA, especialmente en el ámbito deportivo. En este último caso, la lesión suele producirse cuando el deportista salta o cambia de dirección de manera brusca y la rodilla se mueve de forma inadecuada. El mecanismo típico es el siguiente: la rodilla se desplaza hacia adentro, la tibia rota internamente y el pie permanece fijo en el suelo en una posición de pronación (cuando el pie se apoya hacia el interior). Esta combinación de movimientos es la que provoca la ruptura del ligamento cruzado anterior.
¿Por qué es tan común en el fútbol la lesión de ligamento cruzado anterior?
La lesión del ligamento cruzado anterior no es exclusiva del fútbol; también es frecuente en otros deportes que implican giros, frenadas y cambios bruscos de dirección. El esquí, por ejemplo, suele provocar este tipo de lesiones cuando la tabla queda atascada en la nieve y la rodilla continúa en movimiento. Lo mismo ocurre en disciplinas como el baloncesto, el voleibol y otros deportes similares que demandan saltos, pivotes y rotaciones rápidas de la rodilla.
Sin embargo, el fútbol es el deporte en el que más se mencionan estas lesiones. Esto no se debe únicamente a la exigencia física de la práctica, sino también a que es el deporte más popular y seguido en todo el mundo; por esa razón, cada vez que un jugador se lesiona, tiene una mayor visibilidad mediática en redes sociales y prensa, lo que hace que la lesión de ligamento cruzado anterior se asocie más con el fútbol que con otros deportes.
¿Cómo es el tratamiento y la recuperación de la lesión de ligamento cruzado anterior?
El tratamiento de las lesiones del ligamento cruzado anterior depende de cada paciente y, en general, se puede dividir en dos grandes grupos:
- Pacientes mayores (más de 50 años): En este grupo, la cirugía no suele ser la primera opción. La mayoría de las veces se opta por un manejo basado en rehabilitación y fortalecimiento, con el objetivo de recuperar estabilidad en la rodilla y mejorar la funcionalidad para la vida diaria. En estos casos, el propósito no es tanto prevenir lesiones futuras, sino controlar los síntomas de inestabilidad.
- Pacientes jóvenes (20 a 30 años): En personas más jóvenes, incluso cuando no presentan síntomas claros de inestabilidad, la cirugía es recomendable para prevenir lesiones a largo plazo. Una rodilla inestable no tratada quirúrgicamente puede ocasionar que, en un plazo de cinco años, hasta el 90% de los pacientes desarrollen lesiones adicionales, como daño en el menisco o en el cartílago.
En términos generales, el tratamiento quirúrgico es el más común en la ortopedia, ya que busca restaurar la estabilidad de la rodilla y proteger la articulación de futuros daños. No obstante, también existe la opción de un tratamiento no quirúrgico, indicado para pacientes con poca inestabilidad; este se centra en programas de rehabilitación, fortalecimiento muscular y control del movimiento, que ayudan a reducir el riesgo de nuevas lesiones y permiten mantener una buena calidad de vida sin necesidad de cirugía.
¿Cuáles son los ejercicios de recuperación ante una lesión de ligamento cruzado anterior?
La recuperación después de una lesión de ligamento cruzado anterior se basa principalmente en ejercicios que buscan devolverle a la rodilla estabilidad, fuerza y coordinación. Dicho de una forma sencilla, se trata de entrenar al cuerpo para que los músculos y las articulaciones trabajen en conjunto de manera eficiente.
Algunos de los objetivos principales de estos ejercicios son:
- Mejorar la coordinación y el equilibrio: lograr mantenerse estable apoyado en una sola pierna y controlar los movimientos de la rodilla en diferentes direcciones.
- Fortalecer el “core”: la zona central del cuerpo (abdomen, espalda baja y cadera) es clave para proteger la rodilla, ya que un core fuerte ayuda a estabilizar los movimientos y reduce el riesgo de nuevas lesiones.
- Entrenar los movimientos rotacionales: enseñar al cuerpo a realizar giros y cambios de dirección de forma controlada, evitando movimientos bruscos que puedan comprometer la rodilla.
Cuando estos aspectos se trabajan de manera adecuada, no solo se facilita la recuperación tras la cirugía o rehabilitación, sino que también disminuye de forma considerable el riesgo de sufrir nuevamente una lesión del ligamento cruzado anterior.
Recuerda que, si necesitas acompañamiento especializado, en la Clínica del Campestre contamos con un módulo de rodilla y un equipo de especialistas con amplia experiencia para apoyarte en tu proceso de recuperación.