Una lumbalgia es un síntoma doloroso, ubicado en la región lumbar de la espalda. El Doctor Sergio Arango, Ortopedista Subespecialista en columna nos hablará de esta patología, sus causas y tratamiento.
Una lumbalgia es un síntoma doloroso, ubicado en la región lumbar de la espalda, que específicamente está por debajo de la región costal y por encima de la región glútea.
La lumbalgia es una enfermedad que se puede presentar de dos maneras:
Aguda: cuando tiene menos de seis semanas de evolución. El 90% de la población sana del mundo puede presentar esta patología en algún momento de su vida. La mayoría de los pacientes tiene una evolución favorable y la crisis desaparece espontáneamente a las cuatro o seis semanas.
Crónica: se presenta cuando el dolor lleva más de tres meses y es muy frecuente que las personas que en algún momento tuvieron dolor bajo de espalda agudo, presenten dolores crónicos.
¿Cuáles son las causas de la lumbalgia?
- Traumáticas: cuando el paciente tiene una caída, un accidente automovilístico o un golpe directo que generen fracturas o hernias discales.
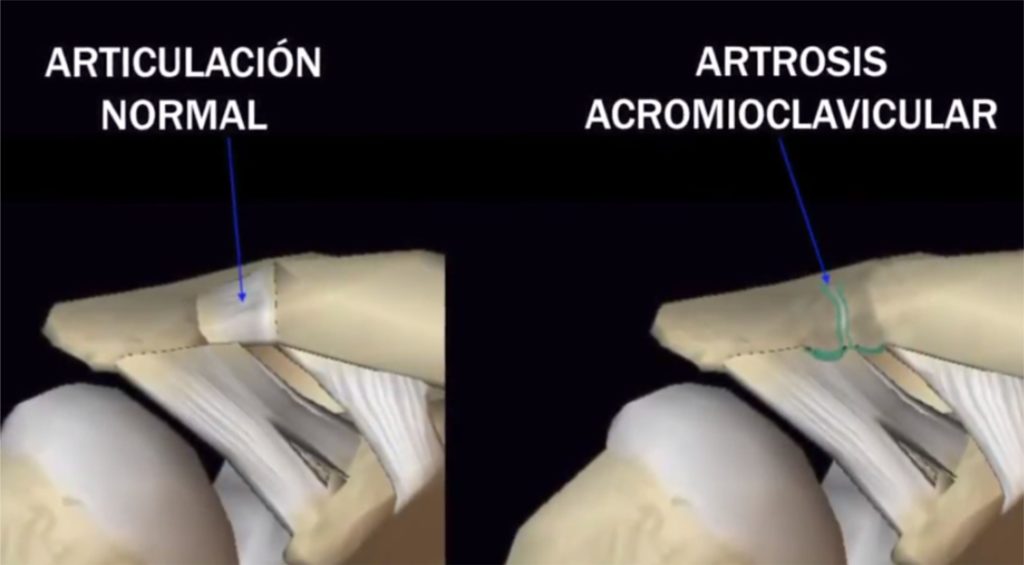
- Degenerativas: usualmente en pacientes adultos, donde hay patologías intrínsecas en la columna por artrosis y problemas del disco en las facetas articulares.
- Tumorales: por tumores benignos, malignos y enfermedades metastásicas que generan dolores en la espalda
- Problemas infecciosos: pueden ser superficiales o profundos en el disco intervertebral o en la columna
- Problemas emocionales y psicológicos: la persona somatiza a nivel lumbar un problema de estrés.
- Tabaquismo
¿Cómo se trata la lumbalgia?
El tratamiento se define cuando se conoce la causa de la lumbalgia. En términos generales hay tres modalidades de tratamiento: conservador, intervencionista- quirúrgico o la combinación de ambos.
En todos las causas es mandatorio el tratamiento conservador donde se recomienda reposo de máximo 72 horas, medios físicos caseros como calor y frío, ultrasonido, masajes, entre otros.
Los invitamos a ver el video completo en nuestro Canal Más para su Bienestar