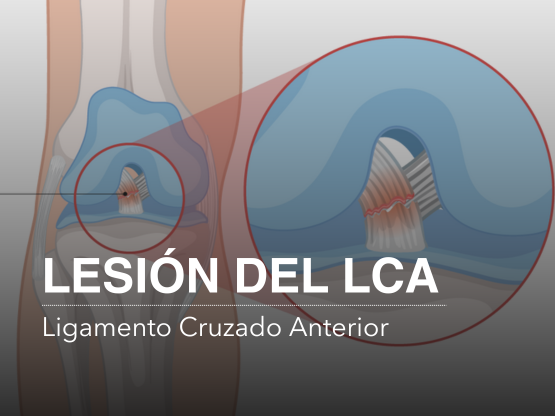
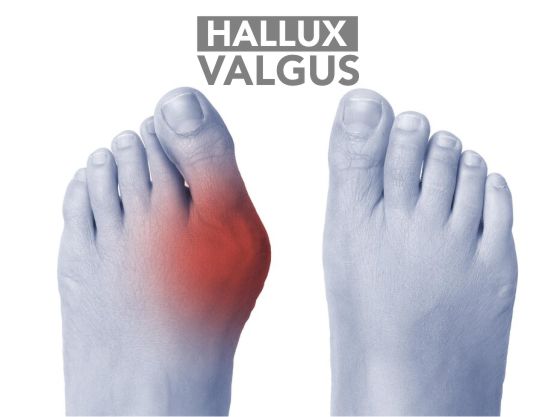
¿Qué es la ansiedad?
Antes de definir qué es, es importante aclarar que todas las personas en algún momento de la vida pueden experimentar ansiedad o miedo. La diferencia entre ambos radica en su origen. El miedo suele aparecer ante una amenaza real, concreta y tangible; en cambio, en la ansiedad no siempre existe un peligro identificable o palpable. La ansiedad se define como una preocupación excesiva y persistente frente a situaciones que podrían suceder, pero que aún no han ocurrido. Si bien la ansiedad ocasional forma parte de la experiencia humana, existe una diferencia clara cuando esta se intensifica y se mantiene en el tiempo, hasta el punto de convertirse en un trastorno de ansiedad.
Para que la ansiedad sea considerada un trastorno, debe afectar de manera significativa la funcionalidad de la persona y comprometer distintas esferas de su vida durante un período prolongado. Desde el punto de vista clínico, los síntomas deben estar presentes por más de seis meses y afectar al menos tres áreas importantes, como el sueño, la alimentación, el desempeño laboral o académico, y las relaciones de pareja o familiares.
Cuando se habla de las causas de la ansiedad, estas pueden dividirse en dos grandes grupos. Por un lado, se encuentran las causas genéticas o biológicas, que están relacionadas con la carga genética, los antecedentes de enfermedades familiares y los factores hereditarios que pueden predisponer a una persona a desarrollar ansiedad.
Por otro lado, existen las causas ambientales, asociadas a situaciones económicas, condiciones laborales, eventos vitales estresantes y la forma en que las personas afrontan los traumas o experiencias difíciles, tanto durante la infancia como en la vida adulta. La interacción entre estos factores biológicos y ambientales influye en la aparición y el desarrollo de los trastornos de ansiedad.
¿Cuáles son las causas principales de la ansiedad?
Cuando se habla de las causas de la ansiedad, estas pueden dividirse en dos grandes grupos. Por un lado, se encuentran las causas genéticas o biológicas, relacionadas con la carga genética, los antecedentes de enfermedades familiares y los factores hereditarios que pueden predisponer a una persona a desarrollar ansiedad.
Por otro lado, existen las causas ambientales, asociadas a situaciones económicas, condiciones laborales, eventos vitales estresantes y la forma en que las personas afrontan los traumas o experiencias difíciles, tanto en la infancia como en la vida adulta. La combinación de estos factores biológicos y ambientales influye en la aparición y el mantenimiento de los trastornos de ansiedad.
¿Cuáles son los principales síntomas de la ansiedad?
Los síntomas de la ansiedad pueden confundirse con los de muchas otras enfermedades. De hecho, es común que algunas personas lleguen a consulta remitidas por otras especialidades médicas, luego de haber sido evaluadas por posibles causas físicas u orgánicas, sin que se encuentre una explicación clara para sus síntomas.
En general, los síntomas de la ansiedad pueden dividirse en síntomas psicológicos y síntomas físicos. Entre los síntomas psicológicos se encuentra la preocupación excesiva y persistente, una sensación constante de alerta o anticipación negativa. En cuanto a los síntomas físicos, estos pueden manifestarse de diversas formas, como sudoración, mareo, temblores, zumbidos en los oídos, visión borrosa, palpitaciones, opresión en el pecho, dolores abdominales, diarrea y dolores de cabeza, entre otros.
Estos son algunos de los síntomas más frecuentes de la ansiedad, los cuales pueden variar en intensidad y duración según cada persona.
¿Cuál es el tratamiento para la ansiedad?
El tratamiento de la ansiedad puede dividirse en tratamientos no farmacológicos y farmacológicos, y su elección depende de la intensidad de los síntomas y del grado de afectación en la funcionalidad de la persona.
Tratamientos no farmacológicos para el trastorno de ansiedad
Dentro de los tratamientos no farmacológicos, la psicoterapia cumple un papel fundamental. Esta puede realizarse con un psicólogo o con un psiquiatra que haga el seguimiento del proceso terapéutico. Se recomienda, especialmente, la psicoterapia cognitivo-conductual, ya que es una de las corrientes con mayor evidencia científica en el manejo de los trastornos de ansiedad.
Los terapeutas cognitivo-conductuales abordan el problema de manera activa, orientando al paciente a través de tareas, ejercicios y recomendaciones concretas. A diferencia de la idea común de que la terapia se limita a escuchar o dar consejos, este enfoque trabaja directamente sobre la conducta y los patrones de pensamiento, promoviendo acciones específicas que ayudan a manejar la ansiedad en la vida diaria.
Tratamiento farmacológico para el trastorno de ansiedad
El manejo farmacológico se reserva para los casos en los que los síntomas son intensos o altamente incapacitantes, es decir, cuando la ansiedad compromete de manera significativa la funcionalidad. Algunos ejemplos incluyen dificultad para asistir al trabajo, para socializar, para conducir, para realizar actividades cotidianas como hacer compras, o problemas importantes de sueño debido a pensamientos persistentes.
En estos casos, el tratamiento farmacológico suele incluir dos grandes familias de medicamentos: los antidepresivos y los ansiolíticos (principalmente benzodiacepinas), siempre bajo supervisión médica especializada. El objetivo es reducir la intensidad de los síntomas y permitir que la persona recupere su funcionamiento cotidiano.
¿Qué hábitos ayudan a prevenir o manejar la ansiedad?
La adopción de hábitos de vida saludables es clave tanto para prevenir como para manejar la ansiedad. Estas recomendaciones son comunes a muchas áreas de la medicina y deben adaptarse a las necesidades y preferencias de cada persona.
Entre los hábitos más importantes se encuentran una alimentación equilibrada, evitando en lo posible productos de panadería, azúcar refinada y aceites vegetales; una buena higiene del sueño, con al menos siete u ocho horas de descanso; y la práctica regular de actividad física.
Desde la psiquiatría, también se destacan actividades como la meditación, los ejercicios de respiración y el mindfulness o conciencia plena, las cuales cuentan con evidencia científica que respalda sus beneficios en la reducción de la ansiedad.
Finalmente, es fundamental evitar el autodiagnóstico y la automedicación. Ante la presencia de síntomas o inquietudes, se recomienda consultar con profesionales de la salud.
En Clínica del Campestre contamos con un equipo médico idóneo y capacitado para acompañar el cuidado de la salud mental.