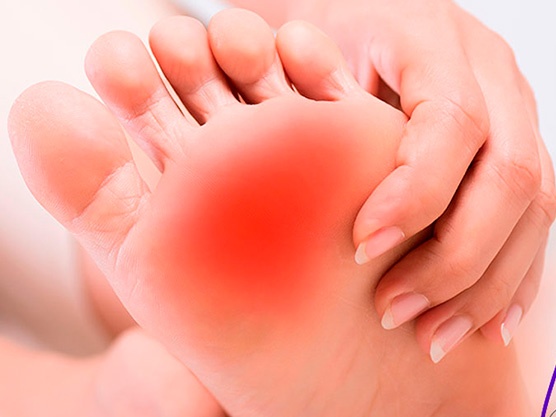
La metatarsalgia es un problema común, especialmente entre las mujeres. Normalmente, se describe como dolor en la parte delantera del pie, a nivel de la base de los dedos, en la zona del hueso metatarsiano. Uno de los primeros síntomas, es tener un callo difuso plantar en el centro del antepié. Con el tiempo, empiezas a sentir un dolor tipo quemadura o ardor que se intensifica.
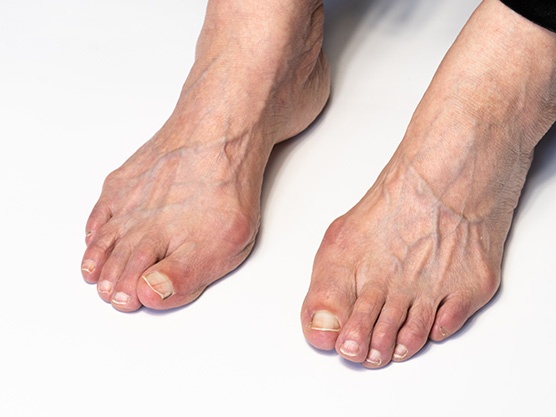
Además, en ocasiones, puedes observar que los dedos segundo y tercero se separan. Cuando la deformidad está muy avanzada, el segundo dedo ya se encuentra “montado” sobre el dedo gordo, que también presenta un callo muy molesto o doloroso.
¿Por qué se produce la metatarsalgia?
Es un problema que tiene una estrecha relación con el uso de calzado de tacón y punta estrecha.
Aquellas personas con un segundo dedo más largo que el dedo gordo, llamado pie griego, también tienen mayor riesgo de presentar este problema.
Tratamiento
Inicialmente, el especialista en pie y tobillo te recomendará aliviar el dolor, corrigiendo la causa que lo produce: la mala distribución de las cargas en el pie. Por eso, te recomendará:
- Usar un tipo de calzado de tacón bajo (4-5 centímetros) y suela blanda.
- Usar plantillas en calzados no convencionales para mujeres, como tenis, mocasines o botines.
- No utilizar callicidas o queratolíticos sin remediar lo que causa el callo. El callo es lo que produce dolor, pero es la mala distribución de carga lo que desarrolla la callosidad.
Cuando el manejo conservador no mejora los síntomas, el especialista te recomendará continuar con un manejo quirúrgico para corregir el problema: distribuir mejor la carga de los huesos metatarsianos, acortando aquellos que se encuentran más largos. Con esta cirugía se elimina el callo de la planta de tu pie y, por lo tanto, ya no sentirás dolor. Sin embargo, pueden persistir deformidades leves que, desde el punto de vista estético, no te agraden.
Efectos de la cirugía
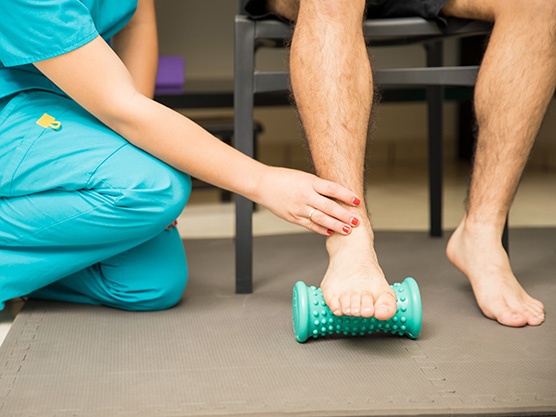
Esta es una cirugía ambulatoria con anestesia local en la pierna y asistida por sedación. Saldrás de cirugía con un zapato postoperatorio y un vendaje que se cambiará cada semana. Te quitarán los puntos de sutura a los doce días. En ese momento, el especialista te indicará el tipo de calzado que podrás usar (normalmente uno que no te maltrate) y los ejercicios de fisioterapia que podrás realizar en tu casa. Esta etapa del tratamiento se considera clave en el éxito de la cirugía. Además, te indicarán cómo colocarte microporo para mantener la posición de los dedos.
Los mejores logros, resultado de la fisioterapia, se producen en los primeros tres meses. La máxima mejoría posible se logra entre los tres y seis meses después de la cirugía. La hinchazón o edema puede durar muchos meses después de la cirugía y no debe ser motivo de preocupación.
Puede interesarte:
https://clinicadelcampestre.com/blog/ortopedia/pie-plano-adquirido-del-adulto
Conoce más sobre esta patología en este video: